Ürtiker lezyonları deriden kabarık, kaşıntılı, ödemli, yuvarlak, kızarık, oval şekilli lezyonlardır. Genellikle, orta kısımları soluktur. Boyutları birkaç milimetreden santimetreye kadar değişir. Dakikalar, günler içinde lezyonlar kaybolur (Şekil-1). Anjioödemde ise gode bırakmayan, eritemsiz, keskin sınırlı olmayan lezyonlar vardır. Anjioödemde yanma, basınç ya da ağrı hissi vardır. Anjioödem diğer ödemli lezyonlardan dudak, dil, göz çevresi, el ayak ve genital bölgeleri tutmasıyla ayırt edilir. Altı hafta içinde geçen; ancak bu süre içerisinde tekrar eden, kısa sürede sonlanan lezyonlar “akut” olarak tanımlanır. Lezyon altı haftadan daha uzun sürüyorsa “kronik” olarak tanımlanır. Hastalarda tipik olarak ya sadece ürtiker ya da ürtikerle birlikte anjiyoödem görülür. Nadiren anjiyoödemin tek başına olduğu hastalar görülür. Ürtiker ve ürtiker/anjiyoödem terimleri birbiri yerine kullanılabilirler ve aktive mast hücrelerinin dâhil olduğu ürtiker ve/veya anjiyoödemle karakterize hastalık anlamına gelirler.
Epidemiyoloji:
Ürtiker/anjioödem her iki cinsi ve tüm ırkları etkiler. Bir insanda yaşam boyu herhangi bir zamanda görülme riski %15-25 arasında değişir. Akut ürtiker genç erişkin ve çocuklarda daha sıktır. Kronik ürtikerse daha çok erişkinlerde ve kadınlarda görülür (hastaların %75’ i kadındır).
Patogenez:
Ürtiker/anjioödemdeki primer etkin hücre mast hücresidir. Mast hücreleri tüm vücutta özellikle subkütan dokuda bulunmaktadır. Mast hücre aktivasyonundan sonra (10 dakikadan daha az bir süre içinde) histamin, LT-C4, PGD2 salınır. Bu mediyatörler vazodilatasyon, plazmanın postkapiller venüllerden subkütan ve intradermal alana sızma ve kaşıntıya neden olur. Buna ek olarak; TNF-α, IL-4, IL-5 gibi sitokinlerin salınımı daha geç (4-8 saat içinde) olur. Bu sitokinler inflamasyonun ilerlemesine ve lezyonların daha uzun sürmesine neden olmaktadır. Anjioödem de benzer şekilde sıvı ekstravazasyonu ile gelişir. Ancak sıvı cilt yüzeyiyle sınırlı kalmaz dermal ve subdermal bölgelere de ulaşır.
Akut ürtiker lezyonları tipik olarak genişlemiş dermal papillaların eşlik ettiği subkütan ödem, şişmiş kollajenler ve az miktarda inflamatuvar hücrelerden oluşmaktadır. Akut ürtiker/anjioödem ilaç ve besinlere sekonder gelişen hipersensitivite reaksiyonlarıyla oluşabilir. Viral antijenlerle oluşan inflamasyon da ürtiker/anjioödem nedeni olabilir. Ürtiker/anjioödem lezyonlarına en sık neden olan ilaçlar; penisilin, sulfonamid, kas gevşeticiler, diüretikler, non-steroidal anti inflamatuvar ilaçlar (NSAID)’ dır. Bazı ilaçlar hapten gibi davranarak alerjik yanıt oluşturabilir. Besinler içinde en belirgin alerjenler; süt, yumurta, yer fıstığı, ağaç fıstıkları, balık, kabuklu deniz hayvanlarıdır. Ayrıca diğer besinlerle de sensitizasyon gelişebilir. En az iki IgE molekülü ile bağlanan alerjenler, IgE için yüksek sensitivite gösteren reseptörlere (FcεRI) bağlı bu IgE’ ler aracılığı ile mast hücrelerini aktivasyonu geçirirler. Bazı ilaçlar (opoidler, vankomisin, NSAID) ve radyokontrast boyalar mast hücrelerini IgE bağımsız (yalancı alerjik) uyarabilir. Bunun dışında bakteriyle kontamine olmuş balıkların yenmesi sonucu, histamine bağlı toksik reaksiyonlar da gelişebilir (scombroid besin alerjisi). Bu toksik reaksiyonlar da ürtikere neden olabilir.
Kronik ürtikerdeki lezyonlar da görsel olarak akut ürtiker lezyonlarına benzerlik gösterir. Ödeme ek olarak CD4+/CD8+ T lenfosit, eozinofil, bazofil ve nötrofillerden zengin perivasküler inflamasyon vardır. Küçük bir hasta grubunda ürtikeryal vaskülit görülür. Bu hastalıkta lezyonlar, lökositoklatik vasküler harabiyetle karakterizedir. Nötrofiller ve sindirilmiş hücre artıkları da vardır.
Kronik ürtiker/anjioödemin önemli bir alt grubunu “idiyopatik (spontan) ürtiker” oluşturur ve tüm olguların %50-55’ i bu gruba dahildir. Bu gruptaki hastalarda semptomlar spesifik bir tetikleyici ya da alerjen maruziyeti olmadan da gelişir. Spontan ürtikerli hastaların yarısında otoimmün temelli, IgE’ nin kendisine ya da FcεRI’ lere çapraz bağlanabilen IgG antikorlarının varlığına dair kanıtlar bulunur. Otoimmünite bulgusu olan spontan ürtiker hastaları bazı uzmanlar tarafından “otoimmün ürtiker” adlı bir başka grup olarak tanımlanırlar.
Kronik ürtikerli hastaların %20’ sinde mast hücreleri bilinmeyen fiziksel uyarıyla aktive olurlar. En sık görülen fiziksel ürtiker şekli dermografizmdir (dermatografizm olarak da adlandırılır). Dermografizm deriye küçük bir kalem darbesiyle ya da tırnakla bastırmakla yazı yazılabilmesidir. Kolinerjik ürtiker de diğer bir fiziksel ürtiker tipidir. Bunda mast hücrelerinin aktivasyonu; ısı egzersiz gibi kolinerjik sistemi uyarabilen faktörlerle gerçekleşir. Soğuk, güneş ışınları, basınç, vibrasyon, su da fiziksel ürtikere neden olabilir. Kryogloblünemide de nadiren soğuğa bağlı ürtiker görülebilir.
Hastaların %5 kadarında kronik ürtiker/anjioödem şikâyetleri; yiyecekler (besin, ilaçlar), temas edilen maddeler (sabun, deterjan, kozmetikler, besin ilaveleri), eşlik eden enfeksiyonlar, hormonal değişiklikler ve sistemik hastalıklar nedeniyle oluşabilir. Bir besinin kronik ürtikere neden olması için düzenli olarak tüketilmesi gerekir. Buğday sık karşılaşılan tetikleyici faktörlerden biridir. Strongyloidiasis, filariasis gibi çok hücreli parazitler güçlü IgE yanıtına neden olur ve endemik bölgelerde kronik ürtikerin önemli sebeplerinden biridir. Bazı hastalarda mensturasyon dönemlerinde ürtiker şikâyetlerinin alevlendiği belirtilmiştir. Bu hastaların bir kısmında progesterone ile yapılan deri testinde hipersensitivite saptanmıştır. Yine uterin kramplar nedeniyle, NSAID kullanan bazı hastalarda hipersensitivite reaksiyonu gelişir. Tüm bunların dışında kronik ürtiker ve anjioödem aynı zamanda romatolojik, otoimmün (en sık hashimato tiroiditi) ve neoplastik durumlarla ilişkili olabilir.
Klinik Belirtiler:
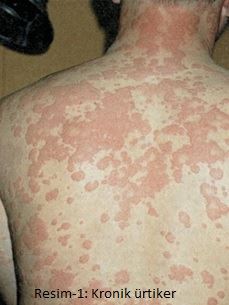
Hastalar, genellikle yerini tam olarak belirleyemedikleri kaşıntıları olduğunu söylerler. Sonrasında tipik ürtiker lezyonları belirir. Kaşıntı hissi, hafif bir rahatsızlıktan kişinin kendi cildinde abrazyon oluşturacak düzeye kadar değişkendir. Ürtiker grupları kısa sürede belirir, sonra kaybolurlar. Gün içinde lezyonlar tekrarlayabilir. Kolinerjik ürtikerli hastaların kolay ayırt edilebilen klinikleri vardır. Bu hastalarda yaygın eritem ve yüzeyden kabarık birkaç milimetre büyüklüğünde soluk, monomorfik ürtikeryal lezyonları mevcuttur. Hafif bir zorlanma hastada terlemeye neden olur. Kaşıntı genelde şiddetlidir ve semptomlar genelde deri ile sınırlıdır. Kronik ürtikerli hastalarda dramatik düzeyde uykusuzluk, yorgunluk, emosyonel rahatsızlık saptanmıştır.
Anjioödem gelişimi bir kabarıklığın kenarından ya da bağımsız herhangi bir bölgeden oluşabilir. Semptomlar hafif bir rahatsızlıktan basınç hissine ve ağır bir nefes darlığına kadar değişken olabilir.
Tanı:
İlk ürtiker ve anjioödem atağı, ortada tanımlanabilen bir tetikleyici olmadan da gerçekleşebilir. Eğer lezyonlar bir besin ve ilacı aldıktan 5- 30 dakika sonra gelişirse hasta genellikle aldığı besin ile ürtikeri ilişkilendirebilir. Doktorun öncelikle dikkatli bir hikâye alması, alınan gıdalara ve eşlik eden rahatsızlıklara dikkat etmesi gerekir. Gereksiz ilaçlardan ve neden olan gıdalardan sakınmak gerekir. Eğer yeni başlanan bir ilaç sonrası lezyonlar ortaya çıkmışsa ilacın yapı olarak farklı bir formuna geçilmelidir. Genellikle etyolojik ajan saptanamaz, lezyonlar aşağıda bahsedeceğim gibi semptomatik olarak tedavi edilir. Günler, haftalar içinde lezyonlar ilaç desteği ya da kendiliğinden geçer.
Ayırıcı Tanı: Kronik ürtiker ve anjioödemin ayrıcı tanısı yukarıda belirtildiği gibi idiopatik, otoimmün, fiziksel, besin ilişkili ve sistemik hastalıklara bağlı ürtiker olmak üzere çeşitli alt gruplardan oluşur. Kronik ürtiker ve anjioödemle karışabilecek diğer durumlarsa dermografizm (yaygın kaşıntıyla birlikte), flushing rahatsızlıkları, ürtikeryal vaskülit, ürtikerya pigmentoza, sistemik mastositoz, eksersizle tetiklenen anafilaksi, egzersizle tetiklenen besin ilişkili anafilaksi, idiopatik anafilaksi, herediter anjioödem, kazanılmış anjioödem, Anjiotensin konverting enzim inhibitörleri (ACEI) ilişkili anjioödemden oluşur (Tablo-1).
Kronik ürtiker ve anjioödemin ayrıcı tanısı yukarıda belirtildiği gibi idiopatik, otoimmün, fiziksel, besin ilişkili ve sistemik hastalıklara bağlı ürtiker olmak üzere çeşitli alt gruplardan oluşur. Kronik ürtiker ve anjioödemle karışabilecek diğer durumlarsa dermografizm (yaygın kaşıntıyla birlikte), flushing rahatsızlıkları, ürtikeryal vaskülit, ürtikerya pigmentoza, sistemik mastositoz, eksersizle tetiklenen anafilaksi, egzersizle tetiklenen besin ilişkili anafilaksi, idiopatik anafilaksi, herediter anjioödem, kazanılmış anjioödem, Anjiotensin konverting enzim inhibitörleri (ACEI) ilişkili anjioödemden oluşur (Tablo-1).
Yaklaşık olarak hastaların %95’ inin lezyonları ağızdan alınan maddelerle ve eşlik eden hastalıklarla ilişkili değildir. Ancak bazı hastaların (bazen doktorlar da hastalar gibi düşünür) bu durumu kabul etmesi zodur. Bu da gereksiz pahalı, invazif, geniş kapsamlı tetkiklerin yapılmasına neden olur. Altta yatan nedeni (fiziksel tetikleyiciler, otoimmün durum, alerjenler veya sistemik hastalıklar gibi) bulmanın en iyi yolu hastanın hikayesinin detaylı alınması ve fizik muayenedir.
Ayırıcı tanıya fiziksel tetikleyicileri eleyerek devam etmek uygundur. Bu testlerde deriye buz, vibrasyon, ısı, basınç, UV ışın, su uygulanır ve deriye sert bir darbeyle zarar verilir. Edinilmiş soğuk ürtikeri, ailesel soğuk oto-inflamatuvar sendromundan ayırt etmek gerekir. Bu sendrom soğukla tetiklenen papüler rash ile karakterizedir (ürtiker değil) ve artık bu hastalık “herediter periyodik ateş sendromları” arasında sınıflandırılmaktadır. Güneş ürtikerini diğer tip güneş ışığı hassasiyetlerinden, metabolik anormalliklerden (eritrojenik porfiri) ve ilaçlara bağlı fotosensitiviteden ayırt etmek gerekir.
Akut ürtikerin değerlendirilmesinde, hastanın aldığı tüm gıda katkı maddelerine ve ilaçlara ara verilmelidir. Hastanın mutlaka alması gereken ilaç varsa, yapı olarak alerji oluşturmayan bir forma geçilmelidir. Daha sonrasında hasta olası alerjen besinleri tanımlamak için bir besin günlüğü tutmalıdır. Bazı alerjistler olası alerjen besinleri tespit etmek için deri testlerini kullanırlar. Ürtikeri baskılamak için kullanılan antihistaminiklere ve diğer ilaçlara ara verilmelidir. Ürtiker geçtikten sonra kısıtlanan gıdalara kontrollü bir şekilde yeniden başlanmalıdır. Böylece hastaya sağlıklı bir diyet hazırlanabilir.
Sinüs enfeksiyonları, dental apse, Helicobacter pylori gastriti, kolesistit, onikomikoz, tinea pedis ürtikerle ilişkili kronik enfeksiyonlardır. Bu hastalıkların ürtikerle ilişkileri tam olarak bilinmese de bu hastalıkların tedavisinden sonra ürtikeri geçen vakalar bildirilmiştir.
Ürtikerli bir hastanın laboratuvar tetkikleri hemogram, metabolik panel, karaciğer enzimleri ve idrar analizinden oluşmalıdır. İleri laboratuvar tetkikleri için uzmanlar arasında tam bir görüş birliği yoktur. Hashimoto tiroiditi açısından antitiroid antikorların varlığını değerlendirmek gerekir. Besinlere karşı ani hipersensitivite gelişim öyküsü olan bir hastada deri testleri uygulanabilir. Bazı uzmanlar görüntüleme testlerine gerek duymazlar. İn vitro testlerden anti-FcεRI otoantikor tespiti uygulanabilir ve uzmanlarca tercih edilen bir testtir. Anti-FcεRI pozitif olması ürtikerin besinlerle ya da hastalıklarla ilişkili olmadığını dahili bir süreçle geliştiğini gösterir. Aynı zamanda bu bulgular uzmanı immünomodülatuvar terapiye yönlendirir. Bunun dışında diğer testler hikâye ve fizik muayenede pozitif bir bulgu varsa uygulanmalıdır. Her vakada rutin olarak uygulanmasa da cilt biyopsisi faydalı olabilir. Biyopsi özellikle lezyonların ağrılı, 24 saatten uzun sürdüğü ve deride iz bıraktığı, ürtikeryal vaskülit düşünülen durumlarda uygulanmalıdır. Mikroskobik incelemede (immünfloresan dahil) damar harabiyetinin, fibrinoid nekrozun, immün kompleks depolanmasının varlığı akla ürtikeryal vaskülitin spesifik nedenlerini (SLE gibi) getirmelidir. Bu hastalarda hızlıca agresif tedaviye başlanmalıdır.
Primer mast hücre hastalıkları da nadiren kronik ürtikere neden olur. Sistemik mastositoz kemik iliğinde, deride ve diğer organlarda atipik mast hücre sayısının artışıyla karakterize, nadir görülen bir hastalıktır. Serum triptaz (mast hücreleri için spesifik enzim) seviyesi genellikle artmıştır. Bu hastalık karşımıza genellikle flushing epizodları, ürtikerya pigmentoza, belirgin gatrointestinal semptomlar, nöropsikiyatrik semptomlar ve tekrarlayan anaflaksi ile gelir. Ürtikerya pigmentoza, ürtiker ve anjioödemle karışmayan, mast hücrelerinin deride yoğunca saptandığı, pigmentli cilt lezyonlarıdır. Herediter anjioödem, edinilmiş anjioödem, ACEI ile ilişkili anjioödem bu bölümde tartışılmayacaktır. Ancak; kısaca, bu sendromlar ürtikerin eşlik etmediği epizodik kabarıklıklardan oluşur. Tanı; hikâye, fizik muayene ve laboratuvar tetkikleriyle konur.
Tedavi:
Akut ürtiker genelde kendini sınırlar ve histamine tip-I reseptör (H1R) blokeri antihistaminiklere iyi yanıt verir. Antihistaminikler; histamin salınmadan, reseptörüne bağlanmadan profilaktik olarak verilirlerse daha etkili olurlar. Hastalar difenhidramin (25-50 mg 6 saatte bir), hidroksizin (25-50 mg 6 saatte bir) ile sedasyon tarifler. Setirizin (10 mg/gün), fexofenadin (180 mg/gün), loratadin (10 mg/gün) gibi ikinci jenerasyon antihistaminikler genelde daha iyi tolere edilir ve etkilidirler. Bazen standart dozun 2-3 katı gerekli olabilir. Bu tedaviye yeterli cevap alınamayan hastalarda özellikle akşam kullanılmak üzere sedative anti-histaminik ve mast hücre stabilizatörü (ketotifen 2mg/gün) ve H2R blokerleri tedaviye eklenmelidir. Nadiren, şiddetli semptomları olan hastalarda kısa süreli kortikosteroid kullanımı gerekir; ancak bu yol hem hasta hem de hekimler tarafından çok da tercih edilmemektedir. Epinefrin (0,3 ml 1/1000, IM) uygulanması anjioödem ve ürtiker semptomlarını hızlıca geriletir. Hayatı tehdit eden anjioödem veya anaflaksi atağı geçiren hastalar epinefrine kolay erişme, kullanma, uygulama yöntemleri ve epinefrinin etki süresi hakkında bilgilendirilmelidir. Bu tür vakalarda herhangi başka bir rahatsızlığı için kullanılan β-blokerler, ürtikeri agreve eder ve olası uygulanabilecek olan epinefrini etkisiz kılabilirler. NSAID’ ler ve kodein IgE bağımsız mast hücre aktivasyonuna neden olabilir. Bu ilaçlar klinik olarak güvenilirlik sağlanmadan kullanılmamalıdır.
H1R blokeri antihistaminikler kronik ürtiker, anjioödem tedavisinde esas kullanılan ilaçtır, fakat genellikle semptomları kontrol etmede yetersiz kalırlar. Bazı H1 antihistaminikler, özel bazı ürtiker alt tiplerinde tercih edilirler. Hidroksizin (25-50 mg 3-4 adet/gün) kolinerjik ürtikerde, siproheptadin (2-4 mg 4 adat/gün) soğuk bağımlı ürtikerde tercih edilir. Çoğu hastada H1 antihistaminikler uzun sure kullanım ihtiyacı doğuyarsa değiştirilerek kullanılmalıdır (İlaç taşifilaksisi nedeniyle). Bu ilaçların FDA tarafından denenmiş yüksek dozlarda kullanımı da bir başka seçenektir. Ancak yukarıda da bahsettiğim üzere, ciltteki histamin reseptörlerinin %15-20 kadarı H2R alt tipinde olduğu için ranitidin (150 mg 2 adet/gün), famotidin (20 mg 2 adet/gün) gibi H2R blokerlerinin kullanımı klinik yarar sağlar. Bir trisiklik antidepresan olan doksepinin (10-100 mg gece yatmadan) hem H1 hem de H2 reseptörlerine bağlanır ve potent antihistaminik etkinliği vardır. H1 reseptörlerine difenhidraminden 800 kat daha fazla affinitesi vardır. H2 reseptörlerine affinitesi ise simetidinden 6 kat fazladır. Ancak doksepinin kullanımı belirgin sedasyon yaptığı için kısıtlıdır. Ayrıca çoğu hastada doksepin yeterli etki etmemektedir. Tüm bunlara ek olarak şu an maalesef ülkemiz ilaç piyasasında bulunmayan bir ilaçtır.
Sıklıkla maksimal ve supramaksimal dozda antihistaminik kullanımına rağmen semptomlar devam eden hastalarda durum biraz daha zordur. Bu durumda mast hücrelerinden salınan digger vazoaktif maddeler de akla gelmeli ve bunlar da bloke edilmeye çalışılmalıdır. Mast hücre kaynaklı mediyatörler olan sisteinil lökotrienler de bu nedenle bloke edilebilir. Montelukast (10 mg/gün), zafirlukast (20 mg 2 adet/gün) gibi antilökotrien ilaçların kullanımı tedaviyi pozitif yönde etkileyebilir. Özellikle semptomları ağır olan hastalarda sistemik kortikosteroid kullanımı (prednizon 10-60 mg hergün) yararlı olabilmektedir. Ancak steroidlerin kronik kullanımında görülen yan etkiler nedeniyle kullanımları son derece sınırlı tutulmalıdır.
Hastalarda eşlik eden bir başka patolojik durum (Hashimoto tiroditi gibi) varsa mutlaka bu hastalık da tedavi edilmeldir. Hashimoto tiroditi olan bir hasta ötroidik fazda olsa dahi, hastalık patogenezinden sorumlu olduğu düşünülen tiroid peroksidaz (TPO) ekspresyonunu ve dolayısıyla anti-TPO yapımını azaltmak açısından neredeyse subklinik hipertiroidi yaratacak (Yani iyi bir TSH baskılaması yaratacak düzeyde L-tiroksin tedavisi faydalı olabilmektedir.
Tedavisi güç, inatçı semptomları olan hastalar, farklı ilaç çeşitleriyle tedavi edilmeye çalışılır. Bu ilaçlardan bazılarının (adrenerjik ajanlar, kalsiyum kanal blokörleri) mast hücrelerinden mediyatör salınımını engelledikleri düşünülmektedir. Tedavide kullanılan diğer ilaçlar arasında anti-inflamatuvar (hidroksiklorokin, sülfosalazin, dapson, kolşisin), immünomodülatuvar (siklosporin, takrolimus, mikofenolat mofetil), antimetabolik (azotioprin, siklofosfamid, metotreksat) ilaçlar bulunur. Refrakter otoimmün kronik ürtiker ve kronik spontan ürtikerde kullanılan diğer tedavi yöntemleri IVIG, plazmaferez ve omalizumab (anti-IgE)’ tır.
Son dönemde tedaviye dirençli kronik spontan ürtiker vakalarında omalizumab (Xolair®) kullanımına ait oldukça fazla yayın görülmektedir. Dolaşan IgE antikorları bağlayan ve efektör hücrelerin (mast hücresi vb.) yüzeyindeki FcεRI yoğunluğunu azaltan humanize bir monoclonal antikor olan bu ilaçla oldukça iyi sonuçlar alınmaktadır. Şu an için bu ilaç hem FDA hem de T.C. Sağlık Bakalnlığı tarafından kronik spontan ürtiker tedavisinde endikasyon dahilindedir. Bizim de kliniğimizde ilaca dirençli kronik spontan ürtiker vakalarımızda bu ilaç kullanılmaktadır. Şu an için kanıtlanmış ciddi bir yan etki ildirilmeyen ilaç, hastalar tarafından kolaylıkla tolere edilmekte ve oldukça iyi klinik yanıtlar alınmaktadır. İlacın kullanımı mutlaka bir immünoloji ve alerji uzmanı tarafından yapılmalıdır. İlacın pozolojisi ve hazırlanma prosedürü oldukça hassas olup şu an için pahalıca olduğu için immünoloji ve alerji uzmanınca uygulama ve takibi çok daha etkili olacaktır.
Önleme:
Fiziksel ürtikerli birçok hasta tetikleyici faktörlerden uzak durmayı zaten kendisi öğrenir. Sistemik hastalığı olan bazı hastalarda, altta yatan hastalığın tedavisiyle semptomlarda gerileme sağlanır. Bunun en güzel örneklerinden biri tiroid hastalığının tedavisiyle kronik ürtikerin de gerilemesidir. Bazı hastalarda spesifik semptomları artıran faktörler tanımlanmıştır. Bu faktörler arasında stres, anksiyete, hormonal değişiklikler, aspirin ve diğer NSAID’ler, kutanöz vazodilatasyon (örneğin: alkol, sıcak banyo ya da duş, sıcak su yatakları) bulunmaktadır. Psikolojik stresin semptomları tetiklediği ve arttırdığı rapor edilmiştir. Bunu da kutanöz nöropeptid salınımının artışı ve mast hücre degranülasyonu için eşik değerin düşmesi ile açıklayabiliriz. Bu sebeple hastalırn psikolojik stresten uzak durması şeklinde bir yaşam tarzı önerilmekte; ancak, hastaların bunu sağlaması çok olası olmamaktadır.
Prognoz:
Kronik ürtikerli ve anjiödemli hastaların prognozu aslında iyidir. Hastaların bir kısmında 12 ay içinde spontan iyileşme görülür. Bazı hastalarda durum 4-5 yıl devam edebilmektedir. Fakat özellikle fiziksel ve oto-immün ürtikeri olan %10-20 hastada semptomlar 20 yıla kadar uzayabilir. Aylar ya da yıllar süren kronik ürtiker epizodu olan, ancak sonrasında iyileşen bir hastada, hayatın ilerleyen dönemlerinde ürtiker şikâyetlerinde tekrarlama olabilir.
Yeni Yöntemler:
Ürtiker ve anjioödem için şu an uygulanan rejim birden çok antihistaminik ve mast hücre kaynaklı mediyatörlerin etkisini önleyen ajanların birlikte kullanımıdır. Yakın gelecekte hastalar anti-inflamatuvar ve immünomodülatuvar ajanlarla daha hızlı tedavi edilecektir. Astım ve rinit için üretilen 5-Lipooksijenaz inhibitörleri, PGD reseptör antagonistleri, potent non-sedatif antihistaminiklerin de kronik ürtikerde etkili olması beklenmektedir. Mast hücre degranulasyonunu azaltan fosfodiesteraz-4 inhibitörü, syk-kinaz inhibitörü gibi maddeler de tedavide rol alabilir. Kronik ürtiker/anjiyoödem hastalarının bir kısmında IgE aracılı hastalık, bir kısmında ise anti-IgE tipinde IgG antikoru ya da FcεRI’ e karşı IgG tipinde oto-antikorlar olabildiği için insan anti-IgE’si olan omalizumab tedavi edici olmaktadır.
Sağlıklı günler dileğiyle…
Prof. Dr. Cengiz KIRMAZ

